Катаракта: причины, симптомы, лечение и профилактика

02.08.2021








Что такое катаракта
Катаракта — это офтальмологическое заболевание, при котором происходит помутнение хрусталика глаза — естественной линзы, отвечающей за фокусировку света на сетчатке. В результате нарушается прохождение световых лучей, изображение становится размытым, тусклым или искаженным.
Хрусталик в норме полностью прозрачный и гибкий. Он преломляет световые лучи, помогая глазу фокусироваться на предметах на разных расстояниях. При катаракте белковые структуры хрусталика изменяются, теряют упорядоченность и прозрачность, в нём образуются плотные помутнения. Чем больше таких участков, тем сильнее снижается зрение.
Катаракта — одно из самых распространенных возрастных заболеваний глаз. По статистике, первые признаки помутнения хрусталика появляются у большинства людей старше 40–45 лет, а к 70 годам катаракта выявляется почти у каждого второго.

Однако болезнь может развиваться и у более молодых пациентов.
Основные группы риска:
- пожилые люди (естественное старение тканей глаза);
- пациенты с сахарным диабетом и другими обменными нарушениями;
- люди, длительно принимающие кортикостероидные препараты;
- курильщики и злоупотребляющие алкоголем;
- те, кто часто находится под воздействием ультрафиолетового излучения (например, работающие на открытом солнце);
- пациенты, перенесшие травмы глаза или воспалительные заболевания;
- новорожденные с врожденной катарактой, возникшей вследствие нарушений внутриутробного развития или инфекций у матери.
Таким образом, катаракта — это не только «болезнь пожилых». Её могут диагностировать у людей любого возраста, включая детей, если присутствуют предрасполагающие факторы.
Как развивается катаракта (механизм образования помутнения хрусталика)
Катаракта формируется постепенно, в результате структурных и биохимических изменений в хрусталике глаза. Этот процесс может занимать месяцы или даже годы, и на ранних этапах человек часто не замечает никаких симптомов.
Чтобы понять механизм развития болезни, важно знать, как устроен хрусталик и почему он со временем теряет свою прозрачность.
Изменения в структуре хрусталика
Хрусталик — это прозрачное двояковыпуклое образование, расположенное между радужкой и стекловидным телом. Он не содержит сосудов и получает питание из внутриглазной жидкости. Основу хрусталика составляют особые белки — кристаллины, расположенные строго упорядоченно, что обеспечивает его прозрачность и способность преломлять свет.
С возрастом и под воздействием внешних факторов в тканях хрусталика происходят следующие изменения:
- нарушается обмен веществ и поступление питательных веществ;
- белки кристаллины постепенно денатурируют (разрушаются) и теряют правильную структуру;
- изменяется состав и плотность волокон хрусталика;
- нарушается водно-солевой баланс, появляются микроскопические отёки;
- между слоями хрусталика возникают мелкие помутнения, которые со временем сливаются в плотные очаги.
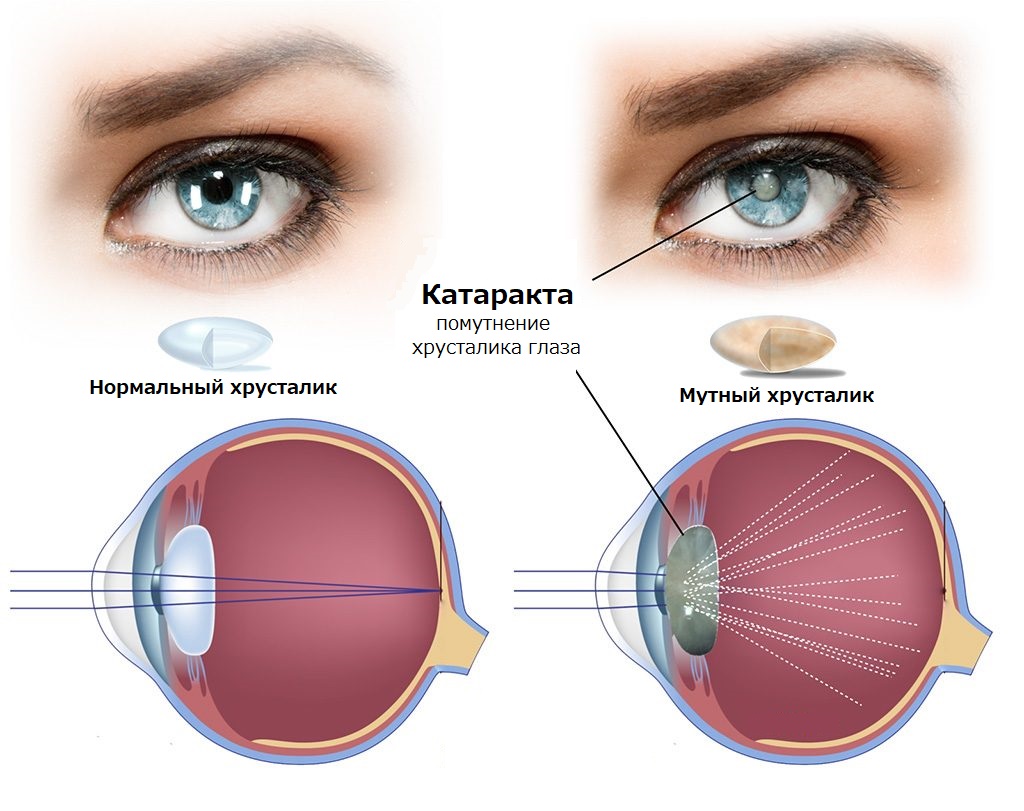
Эти изменения приводят к тому, что хрусталик становится менее эластичным, теряет прозрачность и способность правильно преломлять световые лучи.
На молекулярном уровне катаракта связана с окислительным стрессом — избытком свободных радикалов, которые повреждают белки и клеточные мембраны. В результате прозрачные структуры мутнеют, и хрусталик теряет способность пропускать свет.
Кроме того, с возрастом снижается активность антиоксидантных ферментов (глутатион, каталаза, супероксиддисмутаза), что ускоряет разрушение белков и накопление продуктов их распада.
Причины катаракты
Катаракта развивается из-за нарушений обменных процессов в тканях хрусталика, что приводит к его помутнению и потере прозрачности. Эти нарушения могут быть вызваны различными внутренними и внешними факторами.
Основные причины:
- Возрастные изменения — естественное старение тканей глаза и замедление обмена веществ;
- Наследственная предрасположенность — врожденные аномалии развития хрусталика;
- Сахарный диабет и другие эндокринные нарушения — избыток глюкозы изменяет состав внутриглазной жидкости и ускоряет разрушение белков хрусталика;
- Длительное воздействие ультрафиолетового излучения — солнечный свет вызывает окислительные процессы и повреждение клеток;
- Травмы глаза — механические, химические или термические повреждения нарушают структуру хрусталика;
- Воспалительные заболевания глаз — хронический увеит, иридоциклит, глаукома могут провоцировать помутнение;
- Прием некоторых лекарственных средств — особенно длительное использование кортикостероидов;
- Воздействие токсических веществ — алкоголь, никотин, пары ртути, промышленные химикаты;
- Радиационное воздействие — при работе с ионизирующим излучением или частом рентген-облучении;
- Недостаток антиоксидантов и витаминов (A, C, E) — снижает защиту тканей глаза от свободных радикалов;
- Плохие привычки и общий образ жизни — курение, неправильное питание, хронический стресс.
Эти факторы могут действовать как по отдельности, так и в совокупности, усиливая друг друга. Поэтому профилактика катаракты основана прежде всего на защите глаз, контроле здоровья и коррекции образа жизни.
Классификация катаракты
Катаракта — не однотипное заболевание: она может различаться по причинам возникновения, локализации помутнения и степени зрелости. Такая классификация помогает офтальмологам точно определить форму болезни, подобрать подходящий метод лечения и прогнозировать восстановление зрения.
Ниже рассмотрим основные типы катаракты, встречающиеся в офтальмологической практике.
1. Классификация по происхождению
Врожденная катаракта
Формируется еще во внутриутробном периоде и проявляется у ребёнка с рождения или в первые месяцы жизни.
Причинами могут быть генетические мутации, инфекционные заболевания матери (краснуха, токсоплазмоз, цитомегаловирус), а также влияние токсинов или лекарственных средств.
Особенности:
- может поражать один или оба глаза;
- степень помутнения различна — от небольшого пятна до полной непрозрачности хрусталика;
- при значительном помутнении требуется ранняя операция, чтобы предотвратить амблиопию (синдром «ленивого глаза»).
Приобретенная катаракта
Развивается в течение жизни под действием внешних или внутренних факторов.
Это наиболее распространенный вариант заболевания.
Основные виды приобретенной катаракты:
- Возрастная (сенильная) — связана со старением организма и естественными изменениями тканей глаза.
- Травматическая — возникает после механических, термических или химических повреждений глаза.
- Радиационная — развивается из-за воздействия ионизирующего или ультрафиолетового излучения.
- Токсическая — появляется вследствие действия ядов, лекарств или промышленных химикатов.
- Метаболическая (эндокринная) — связана с нарушениями обмена веществ (например, при сахарном диабете).
- Осложненная — развивается на фоне других заболеваний глаз (глаукома, увеит, отслоение сетчатки).
2. Классификация по локализации помутнения в хрусталике
Локализация очагов помутнения влияет на характер нарушений зрения и скорость прогрессирования болезни.
Ядерная катаракта
- Помутнение формируется в центральной части хрусталика (ядре).
- Часто сопровождается изменением преломляющей способности глаза — пациент временно может лучше видеть вблизи («ложное улучшение»).
- Со временем зрение ухудшается и вдаль, и вблизи.
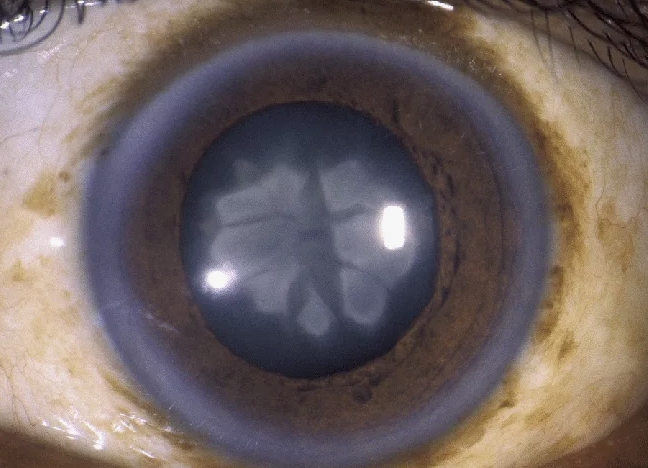
Кортикальная катаракта
- Помутнение начинается на периферии (в коре) хрусталика и постепенно распространяется к центру.
- Пациенты жалуются на блики, ореолы вокруг источников света, трудности при ярком освещении.
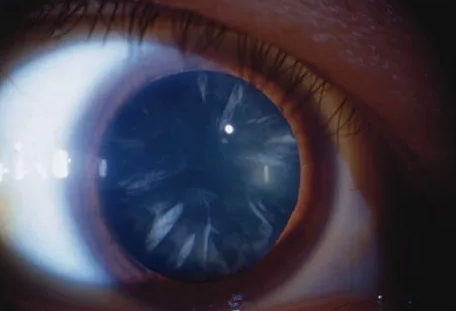
Заднекапсулярная катаракта
- Помутнение образуется у задней капсулы хрусталика, ближе к сетчатке.
- Развивается быстрее, чем другие виды, и особенно ухудшает зрение при ярком свете или чтении.
- Чаще встречается у людей с диабетом, после приема стероидов или травм.
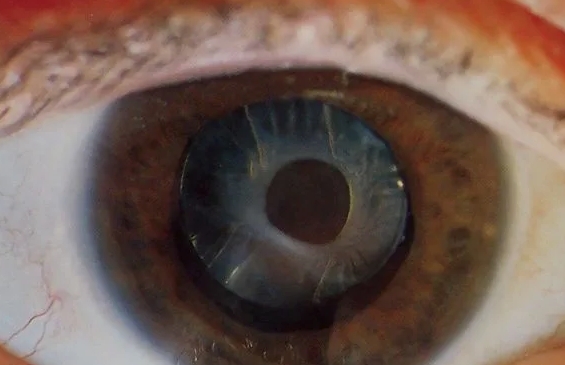
Переднекапсулярная катаракта
- Помутнение формируется под передней капсулой хрусталика.
- Может быть следствием воспаления, травмы или операции.
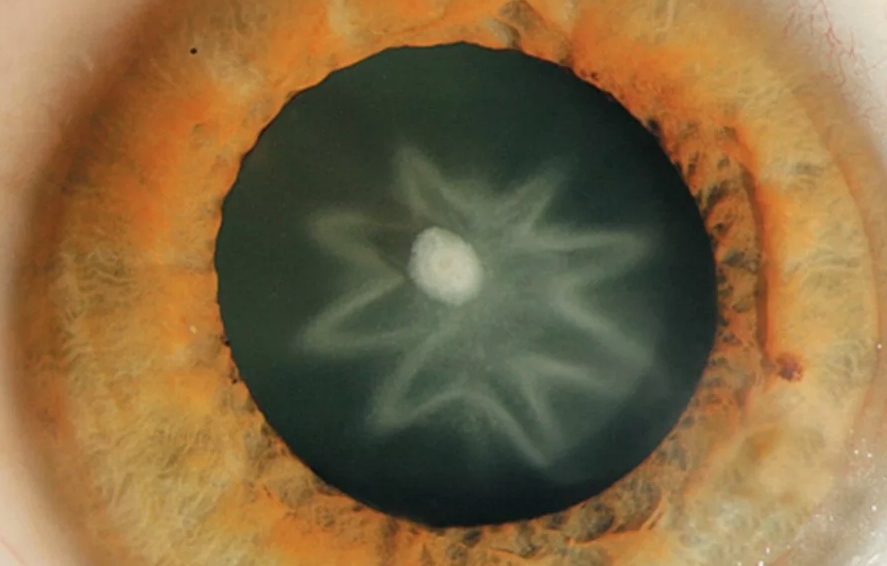
Полная (тотальная) катаракта
- Хрусталик мутнеет полностью.
- Зрение резко снижается вплоть до способности различать только свет и тень.
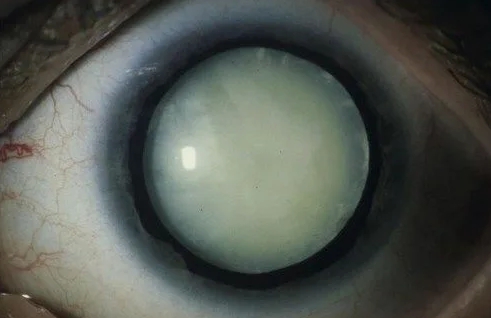
3. Классификация по степени зрелости катаракты
Эта классификация отражает, насколько сильно помутнел хрусталик и насколько выражено снижение зрения.
- Начальная
- Незрелая
- Зрелая
- Перезрелая (молочная)
Подробнее о данных стадиях описано в следующем разделе.
4. Дополнительные формы катаракты
- Электрическая катаракта — возникает после воздействия сильного электрического тока или молнии.
- Токсическая — связана с воздействием химических веществ или медикаментов.
- Псевдокатаракта — временное помутнение хрусталика при нарушениях обмена веществ, которое может частично регрессировать при лечении основной болезни.
Симптомы и стадии развития катаракты
Катаракта развивается постепенно, и ее симптомы напрямую зависят от стадии помутнения хрусталика. На ранних этапах человек может не замечать ухудшения зрения, но со временем нарушения становятся всё более выраженными.
1. Начальная стадия
На этом этапе в хрусталике только начинают появляться небольшие участки помутнения, чаще по периферии.
Зрение обычно сохраняется, но появляются первые жалобы:
- лёгкая затуманенность, «дымка» перед глазами;
- блики и ореолы вокруг источников света (особенно ночью);
- повышенная чувствительность к яркому свету;
- трудности с чтением при слабом освещении;
- быстрая утомляемость глаз.

Часто человек списывает эти симптомы на усталость или возраст, хотя именно на этой стадии лечение может быть наиболее эффективным и замедлить прогресс болезни.
2. Незрелая стадия
Помутнение распространяется к центру хрусталика, из-за чего снижается острота зрения.
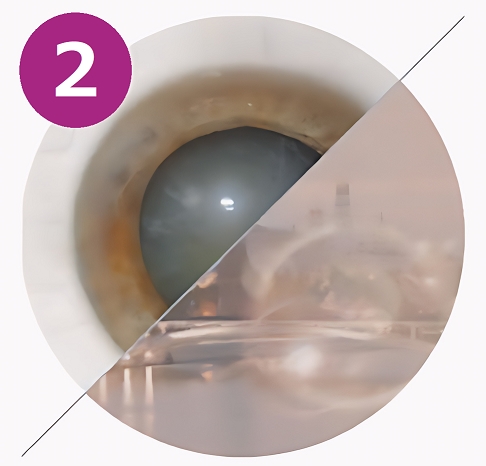
Проявления становятся более выраженными:
- изображение кажется мутным, «как через запотевшее стекло»;
- предметы теряют четкость, становятся менее контрастными;
- цвета кажутся тусклыми или желтоватыми;
- может появляться двоение в одном глазу;
- часто возникает необходимость менять очки, но они уже не дают желаемого улучшения.
На этом этапе пациенты часто обращаются к врачу, так как зрение начинает мешать работе и повседневным делам.
3. Зрелая стадия
Хрусталик становится почти полностью мутным и теряет прозрачность. Свет практически не проходит к сетчатке.
Симптомы:
- резкое падение зрения — человек различает только очертания предметов;
- ощущение густой «пелены» перед глазами;
- невозможность читать, водить автомобиль или узнавать лица;
- зрачок может казаться сероватым или белесым.
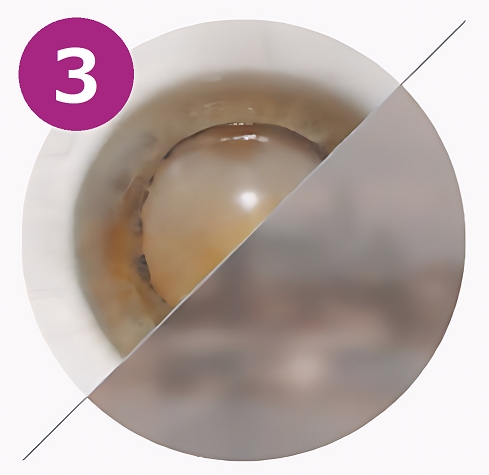
На этой стадии единственным эффективным методом лечения становится хирургическое удаление помутневшего хрусталика.
4. Перезрелая (молочная) стадия
Если катаракта долго не лечится, ткани хрусталика разрушаются и разжижаются. Это состояние может вызвать воспаление и повышение внутриглазного давления.

Проявления:
- почти полная потеря зрения (сохраняется только восприятие света);
- боль и ощущение давления в глазу;
- возможное воспаление и раздражение тканей.
Перезрелая катаракта опасна для здоровья глаза и требует срочного хирургического вмешательства, чтобы предотвратить осложнения, такие как глаукома или атрофия глазного яблока.
Таким образом, катаракта проходит четыре стадии развития — от едва заметных изменений до полной утраты зрения. Ранняя диагностика и своевременное обращение к офтальмологу позволяют остановить процесс и сохранить качество жизни.
Осложнения катаракты
Без своевременного лечения катаракта может привести к ряду серьёзных осложнений, ухудшающих зрение и общее состояние глаза:
- Вторичная глаукома — повышение внутриглазного давления из-за набухания хрусталика, что может повредить зрительный нерв.
- Воспаление (увеит, иридоциклит) — возникает при разрушении тканей хрусталика и раздражении окружающих структур глаза.
- Вывих или смещение хрусталика — при перезрелой катаракте волокна, удерживающие его на месте, ослабевают.
- Полная потеря зрения — при запущенном процессе и отсутствии лечения.
- Осложнения после операции — помутнение задней капсулы хрусталика («вторичная катаракта»), воспаление, изменение давления, требующие повторного вмешательства.
Своевременная диагностика и лечение позволяют избежать этих последствий и сохранить зрение.
Диагностика катаракты
Ранняя и точная диагностика катаракты имеет решающее значение для сохранения зрения. Заболевание развивается постепенно, поэтому многие пациенты обращаются к офтальмологу уже на поздних стадиях. Современные методы обследования позволяют выявить помутнение хрусталика ещё до того, как оно начинает заметно влиять на зрение.

Первичный осмотр офтальмолога
Диагностика начинается с консультации врача-офтальмолога, который собирает анамнез, уточняет жалобы пациента и оценивает общее состояние глаз.
Основные этапы первичного осмотра включают:
- Проверку остроты зрения (визометрия) — позволяет определить степень снижения зрительных функций.
- Определение реакции зрачков на свет — помогает выявить возможные поражения зрительного нерва.
- Осмотр переднего отрезка глаза — врач оценивает состояние роговицы, радужки, зрачка и видимость хрусталика.
Биомикроскопия (осмотр в щелевой лампе)
Это ключевой метод диагностики катаракты. При помощи щелевой лампы офтальмолог может:
- увидеть помутнения в хрусталике и определить их локализацию (корковая, ядерная, заднекапсулярная и т. д.);
- оценить плотность и размеры помутнений;
- определить стадию развития заболевания;
- зафиксировать изменения для дальнейшего наблюдения.
Биомикроскопия безопасна, безболезненна и занимает всего несколько минут.
Офтальмоскопия
Позволяет осмотреть глазное дно, сетчатку и зрительный нерв. Этот метод особенно важен для исключения других причин снижения зрения, таких как глаукома, макулодистрофия или диабетическая ретинопатия. При плотной катаракте, когда свет не проходит через мутный хрусталик, офтальмоскопия может быть затруднена.
Тонометрия и определение внутриглазного давления
Катаракта нередко сопровождается повышением внутриглазного давления, особенно на поздних стадиях. Тонометрия помогает выявить или исключить развитие вторичной глаукомы.
Ультразвуковое исследование (УЗИ глаза)
Назначается, если хрусталик полностью мутен и невозможно рассмотреть глазное дно. УЗИ позволяет оценить состояние стекловидного тела, сетчатки и зрительного нерва, а также исключить сопутствующие патологии.
Дополнительные исследования
- Оптическая когерентная томография (ОКТ) — визуализирует сетчатку и зрительный нерв с высокой точностью.
- Рефрактометрия — измеряет преломляющую силу глаза и помогает определить изменение зрения при катаракте.
- Биометрия (измерение длины глаза) — обязательна перед хирургическим лечением для подбора искусственного хрусталика (ИОЛ).
Комплексная диагностика катаракты позволяет определить не только сам факт наличия заболевания, но и его стадию, тип и возможные осложнения. Это важно для выбора правильной тактики лечения — будь то наблюдение, медикаментозная терапия или хирургическая операция
Лечение катаракты
Лечение катаракты направлено на восстановление прозрачности оптической среды глаза и улучшение зрения. Так как хрусталик при этом заболевании теряет прозрачность необратимо, основной целью терапии является либо замедление процесса помутнения, либо замена хрусталика хирургическим путём.
Консервативное лечение катаракты
На ранних стадиях заболевания возможно медикаментозное лечение, которое помогает замедлить развитие катаракты, но не устраняет уже имеющиеся помутнения.
Основные методы:
- Глазные капли, улучшающие обмен веществ в тканях хрусталика — препараты с витаминами, аминокислотами, антиоксидантами (например, тауфон, катахром, квинакс, офтан-катахром).
- Препараты, стимулирующие кровообращение и питание глазных тканей.
- Коррекция системных заболеваний, особенно сахарного диабета и гипертонии, которые ускоряют помутнение хрусталика.
- Диетотерапия — питание, богатое витаминами A, C, E, цинком и селеном.
- Защита глаз от ультрафиолетового излучения — использование солнцезащитных очков с УФ-фильтром.
Средства, которые используются для лечения и профилактики:
- Офтанкатахром – лекарство, которое играет роль антиоксиданта. Содержит никотинамид, цитром С, аденозин, которые не всасываются в кровоток. Нормализует метаболизм, активизирует восстановительные и окислительные реакции. Эффект наблюдается в течение первой минуты после закапывания.
- Квинакс – лекарство, помогающее рассасыванию белков, которые возникают в хрусталике. Также активизирует ферменты в передней камере глаза. Жидкость практически не всасывается, не взаимодействует с другими лекарственными средствами, не имеет побочных эффектов. Однако беременные женщины и дети могут его прокапывать только после консультации с офтальмологом.
- Тауфон - Активизирует регенерацию тканей и нормализации обменных процессов. Успешно применяется в качестве профилактического и лечебного препарата. Назначается, как правило, на срок не менее трех месяцев.
- Визомитин "Капли Скулачева" - снимает ощущение сухости в глазах. Во время реабилитационного периода после операции предотвращает развитие синдрома сухого глаза. Действующие вещества помогают глазам самостоятельно вырабатывать слезы, а также улучшают их состав.
Важно: У всех препаратов есть побочные эффекты, перед применением необходимо проконсультироваться с офтальмологом!
Консервативная терапия эффективна только на ранних стадиях и не способна вернуть прозрачность хрусталика. При выраженном снижении зрения назначается хирургическое лечение.
Хирургическое лечение катаракты
Современная хирургия — единственный способ полностью восстановить зрение при катаракте. Суть операции заключается в удалении помутневшего хрусталика и установке искусственного интраокулярного линза (ИОЛ).

Основные методы хирургического лечения:
- Факоэмульсификация — наиболее распространенный и безопасный метод. Через микроскопический разрез (1,8–2,2 мм) хрусталик разрушается ультразвуком и удаляется, после чего на его место имплантируется гибкая ИОЛ.
- операция проводится под местной анестезией, занимает 10–15 минут;
- швы не накладываются;
- зрение восстанавливается уже через несколько дней.
- Экстракапсулярная экстракция катаракты (ЭЭК) — применяется при плотных и перезрелых катарактах, когда ультразвуковое разрушение невозможно. Через более крупный разрез удаляется весь хрусталик, оставляется только задняя капсула для фиксации ИОЛ.
- Интракапсулярная экстракция — устаревшая методика, при которой удаляется хрусталик вместе с капсулой. Используется редко, в сложных случаях.
Возможные осложнения после операции
Современные технологии делают операцию максимально безопасной, однако возможны редкие осложнения:
- Вторичная катаракта — помутнение задней капсулы хрусталика через несколько месяцев или лет после операции (устраняется лазером).
- Повышение внутриглазного давления.
- Отек роговицы или сетчатки.
- Инфекционные воспаления (эндофтальмит) — крайне редкое, но серьезное осложнение.
- Смещение искусственного хрусталика (ИОЛ) при несоблюдении рекомендаций в период восстановления.
Реабилитация после операции
Восстановительный период после факоэмульсификации обычно проходит легко и быстро, однако требует соблюдения определённых правил.
Рекомендации пациенту:
- В течение 1–2 недель избегать физических нагрузок и наклонов головы.
- Не тереть и не надавливать на глаз.
- Носить защитную повязку или очки по назначению врача.
- Использовать назначенные глазные капли (антибактериальные и противовоспалительные).
- Избегать попадания воды, пыли и макияжа в глаз.
- Посещать офтальмолога для контрольных осмотров.
Полное восстановление зрения обычно происходит в течение 3–4 недель, однако в некоторых случаях адаптация может занять до 2 месяцев.
Современные методы лечения катаракты позволяют полностью вернуть зрение и сохранить высокое качество жизни. Главное — не откладывать визит к офтальмологу: чем раньше поставлен диагноз, тем проще и безопаснее лечение.
Профилактика катаракты
Катаракта — заболевание, которое чаще всего развивается постепенно, на фоне естественного старения организма. Полностью предотвратить её появление невозможно, однако существуют эффективные меры профилактики, позволяющие существенно снизить риск развития болезни и замедлить ее прогрессирование.

Защита глаз от ультрафиолета
Длительное воздействие солнечного света ускоряет разрушение белков хрусталика.
Рекомендации:
- носить солнцезащитные очки с качественным УФ-фильтром (не декоративные, а сертифицированные);
- использовать головные уборы с полями в яркую погоду;
- избегать длительного пребывания под прямыми лучами солнца, особенно в часы пиковой активности (с 11:00 до 16:00).
Контроль хронических заболеваний
Системные болезни, особенно сахарный диабет, значительно ускоряют развитие катаракты.
Чтобы снизить риск:
- регулярно контролируйте уровень глюкозы в крови;
- соблюдайте рекомендации эндокринолога;
- следите за артериальным давлением и холестерином.
Отказ от вредных привычек
Курение и злоупотребление алкоголем повышают окислительный стресс в организме и разрушают белки хрусталика.
Отказ от этих привычек помогает сохранить здоровье глаз и значительно снизить риск катаракты.
Рациональное питание
Для нормального обмена веществ в тканях глаза необходимы витамины, микроэлементы и антиоксиданты.
В рационе должны регулярно присутствовать:
- свежие овощи и фрукты (особенно морковь, шпинат, брокколи, черника, цитрусовые);
- орехи, семена, рыба, богатая омега-3 жирными кислотами;
- продукты, содержащие витамины A, C, E, а также цинк и селен.
При необходимости офтальмолог может порекомендовать специальные витаминные комплексы для глаз.
Защита глаз от травм и вредных факторов
- при работе на производстве использовать защитные очки;
- избегать попадания химических веществ, пыли и горячего воздуха в глаза;
- соблюдать правила техники безопасности при обращении с инструментами.
Регулярные профилактические осмотры
Даже при отсутствии жалоб рекомендуется проходить осмотр у офтальмолога:
- до 40 лет — 1 раз в 2–3 года;
- после 40 лет — ежегодно;
- при наличии диабета, гипертонии или других хронических заболеваний — по индивидуальному графику.
Ранняя диагностика позволяет выявить начальные изменения хрусталика.
Источники
- Галеев Р.С. Операция факоэмульсификация в реабилитации больных катарактой / Р.С. Галеев, Т.Р. Галеев // Труды Международного симпозиума "Надежность и качество". - 2007
- Тактика хирургического лечения катаракты. Касимов А.К. Re-healthjournal, 2020. с. 121-125
- Малюгин Б.Э. Обзор современных аспектов оптимизации клинико-функциональных исходов хирургии катаракты / Б.Э. Малюгин, Т.А. Морозов // Офтальмохирургия. - 2004. - № 3. - С. 23-29
- Королева И. А., Егоров Е. А. Возрастная катаракта: профилактика и лечение //РМЖ. Клиническая офтальмология. – 2018. – Т. 18. – №. 4. – С. 194-198
- Нероев В. В. и др. Клинические и социальные аспекты лечения катаракты в России //Катарактальная и рефракционная хирургия. – 2016. – Т. 16. – №. 1. – С. 4-14
Комментарии




